医療の知恵袋
〜目で見る市民公開講座〜
2021年11月
2021年11月


はじめに

皆さまこんにちは。
今回は、災害と糖尿病について、糖尿病・内分泌内科部長 水野達央をはじめとする糖尿病チームより、詳しく説明していきます。
認知バイアス(過去の経験などから、こうに違いないと思い込むこと)の一つに正常性バイアスというものがあります。
災害のニュース、備えの呼びかけに対し「自分は、この地域は、まだ大丈夫」という根拠のない信頼をおくことをいい、この正常性バイアスが逃げ遅れ、準備不足の原因になります。
災害が起こったら
行動する
生き延びる
周囲に伝える
| 病名を正確に周囲にも | 食料、水の備蓄 充電、電池切れに注意 |
薬の備蓄 薬は種類、量を把握 |
|---|---|---|
| ・「1型糖尿病で生存にインスリンが必要」など、自分の病気を簡潔に説明できますか。 ・自分の病気を知っている人がいるのは心強いです。 |
・水も栄養も生きるためには必要です。「食べなきゃ血糖値が上がらなくてラッキー」は間違いです。 ・血糖測定器、インスリンポンプなどは常にメンテナンスをしましょう。 ・車のガソリンは満タンにしておきましょう。 |
・常に1週間くらいは薬を余分に持っておきましょう。 ・薬の名前を記憶に頼ることは危険です。「糖尿病連携手帳」「お薬手帳」は命綱となります。 |
| 病名を正確に周囲にも |
|---|
| ・「1型糖尿病で生存にインスリンが必要」など、自分の病気を簡潔に説明できますか。 ・自分の病気を知っている人がいるのは心強いです。 |
| 食料、水の備蓄 充電、電池切れに注意 |
| ・水も栄養も生きるためには必要です。「食べなきゃ血糖値が上がらなくてラッキー」は間違いです。 ・血糖測定器、インスリンポンプなどは常にメンテナンスをしましょう。 ・車のガソリンは満タンにしておきましょう。 |
| 薬の備蓄 薬は種類、量を把握 |
| ・常に1週間くらいは薬を余分に持っておきましょう。 ・薬の名前を記憶に頼ることは危険です。「糖尿病連携手帳」「お薬手帳」は命綱となります。 |
災害時の薬について
災害時の薬の備え/確保について
薬の備え
自分の命は自分で守れるよう、糖尿病治療に必要な物品や知識を得て、準備しておきましよう。
災害発生直後から3日間程度は救命治療が優先となります。通常診療に対応できないため、3日間は薬の入手が困難な場合が多いです。
薬は避難袋には入れませんので、最低でも3日分(できれば1週間~1カ月分)の薬を緊急時すぐに持ち出せるようにしておきましょう。
※なお、低血糖になってしまう可能性がありますので、ブドウ糖を日頃から持ち歩く+避難袋には多めに入れておきましょう。

薬の入手方法
災害発生から3日以降は、通常通りの診療とまではいかないまでも、何とか薬を入手することは可能になると考えられます。
以下の順で薬の確保を行いましょう。
※お薬手帳など、薬の内容が分かるものを持参しましょう。

- 1病院に連絡し、薬が入手可能(診察できる)かどうかを確認しましょう。
もし、通院できない場合は、近くの病院に連絡して確認しましょう。 - 2近くに病院がない場合は、避難所で開設される救護所(または医療救護班)に依頼してみましょう。
- 3上記の手段がとれない場合は、避難所
の管理を担当している
行政職員やスタッフ、ボランティアな
どに相談しましょう。

・インスリンは約1ヵ月間常温(30℃以下)で保存できます。災害時などで冷蔵庫がない環境下でも使用できます。
・自分の使用している薬は何なのか。手持ちの薬が何日分あるのか。しっかり伝えましょう。
食事量に合わせた薬の量について
食事量に合わせた薬の量について、事前に医師と確認しておきましょう。
一般的にいわれている量の目安を以下に記載しますので、災害時の参考にしてください。
注射薬を使用している場合
【インスリン】
持効型・中間型インスリンは中断せず通常どおり注射、超速効型・速効型インスリンは食事の量に応じて調整が必要となります。食後投与でもOKです!
【GLP-1作動薬】
例)ビクトーザ、リキスミア、トルリシティ
食事が少しでも摂取できる場合は通常どおりに注射、食事が全く食べられない場合は一旦中止しましょう。
・注射時の消毒はできなくてもいい
・針は自分で使用したものなら、使い回してもいい
※針が折れ曲がらないように注意。空打ちは必ず行う
(他人が使用した針は使わない!感染症リスクです)

飲み薬を使用している場合
食事がきちんと確保できる場合は通常どおりに飲みましょう。
食事が一定でない場合は食事量によって以下の表を目安に調整しましょう。

| 主な薬剤名 | 災害時での調節 | |
|---|---|---|
| インスリン分泌促進薬 (SU剤・グリニド薬) |
グリクラジド、グリメピリド、 シュアポスト、ミチグリニド |
食事量が半分程度なら、薬も半分 1/2以下では中止 |
| α-グルコシダーゼ阻害薬 | ミグリトール、ボグリボース | 消化器症状(放屁・下痢・便秘など)の発生頻度が高いため、避難所生活では休薬が無難 |
| ビグアナイド薬 | メトホルミン | 下痢や発熱時、脱水の懸念がある場合は中止 |
| チアゾリジン誘導体 | ピオグリタゾン | 食事摂取に関係なく内服を継続できるが、むくみ(浮腫)が出現したら速やかに休薬する |
| DPP-4阻害薬 | ジャヌビア、テネリア、エクア | 通常通りに飲める |
| SGLT2阻害薬 | カナグル、デベルザ、 フォシーガ、スーグラ |
食事が十分とれない場合や、下痢や感染症など体調不良時には必ず休薬する |
災害時の食事について
災害時の食事状況で気を付けたいことは以下のとおりです。
- 1.発災直後~3日目
- 食料や飲料水が手に入りにくいですが、水分不足は糖尿病患者さんにとって著しい高血糖や脱水をきたす原因となります。体調管理のためにもしっかり食事をとることを意識しましょう。

【1日の水分量の目安】=体重×30ml
例)60kg×30ml=1800ml
※災害時に配給される食事では、食事からとれる水分量(一般的な食事では約1000ml/日)が減るため、目安量+500mlくらいを心掛けましょう。

- 2.発災後4日目以降
- 避難所から食べ物が入手できるようになりますが、高糖質、高エネルギー、低食物繊維、高塩分なものが多く、工夫が必要です。

食事のポイント
- 水分をしっかり取る

- 脱水や便秘になって血糖コントロールが悪化するのを防ぐため、できるだけこまめに水分摂取をしましょう。深部静脈血栓の予防にもなります。
- 食事の目安量を覚えておく

- 避難所などで配給される食事でも普段から食事の目安量を理解していれば、血糖コントロールが乱れるのを防ぐ工夫ができます。
- ゆっくり噛んで食べる

- 時間をかけてゆっくり食べる(1口で30回以上噛む)ことで、急激な血糖値の上昇を抑えます。また少量でも満腹感を得ることができます。
- 減塩を心がける

- 配給される食品は保存性を考慮して塩分が高めのものが多いです。塩分制限を指示されている場合はいつも以上に減塩を心掛けましょう。(汁を残す・塩分表示がある時は確認する)
| 刈谷市の備蓄食品 | |
|---|---|
| 保存飲料水(500ml×24本) | 6156箱 |
| ルヴァン(山崎ビスケット)(35缶×2) | 1139箱 |
| アルファ米(50食入) | 1440箱 |
| ささみと野菜のリゾット (離乳食)(80g×12袋) |
33箱 |
| 森永はぐくみ(粉ミルク)(13g×10本) | 1440箱 |
※日頃から自分の身や健康状態を守るためにも、たんぱく源の入っているレトルト食品や水などを備蓄しておくことが大切です!!

- つけない
- 食品に直接触れない。
ペットボトルは直接口をつけない。
- 増やさない
- 食品を常温で長時間放置しない(特に夏場)。
20~50℃は細菌が繁殖する最適温度になるので注意。
できあがったものはなるべく早く食べる。
- やっつける
- 加熱可能であれば中心部までしっかりと加熱し、菌を殺す。
備えておくと便利な器具
| 器具 | 使用例 |
|---|---|
|
ラップ・アルミ箔
 |
おにぎりを握る時、お皿にかぶせる。 |
|
使い捨て手袋
 |
生ものを扱う時、手にけがをしている時。 食品に直接触れないようにする。こまめに交換する。 |
| アルコールスプレー | こまめに消毒する。 |
| ビニール袋(大・小) | 水をためるときやトイレの代わりなど。 |
| カセットコンロ(カセットボンベ) | ボンベ1本で一般的には強火で約1時間使用可能。 |
| キッチンばさみ・ピーラー | ケガなどでうまく食品の袋を開封できない時に便利。 |
| 割り箸 | 食品に直接触れないようにする。 |
災害時の体調管理
低血糖
避難生活では、食事が十分でない、重労働をしなくてはならないなどの要因により低血糖が起こる可能性があります。
| 低血糖の症状 | |
|---|---|
| 血糖値 | 症状 |
| 70mg/dl | 動悸、冷汗、手指のふるえ、空腹感、不安感、脱力感 |
| 50mg/dl | 集中力低下、頭痛、悪心、眠気、生あくび、目のかすみ |
| 40mg/dl | 顔面蒼白、意識の低下 |
| 30mg/dl | けいれん、昏睡 |
・ブドウ糖を10g摂取しましょう。
・ブドウ糖がない場合は、以下の食品を摂取しましょう。
砂糖10~20g ジュース 飴 ラムネ クッキー 乾パンなど

自分で飲んだり食べたりすることができない時は、医療スタッフに連絡しましょう。

感染症と水分摂取
感染症
避難所には多くの人が集まることや、断水により手指の流水洗浄ができないことから、風邪や新型コロナウイルス、インフルエンザ、ノロウイルスなどによる感染性胃腸炎などの感染を起こしやすい環境にあります。
糖尿病の方は免疫量が下がりやすく、感染症が重症化しやすかったり、怪我が治りにくかったりするため、身の回りの清潔や怪我に注意しましょう。
特に食事やトイレ使用後には手洗いをしましょう。
・アルコール手指消毒薬があればこまめに使用しましょう。



水分摂取
トイレを我慢して飲水量を控えないようにしましょう。
トイレを我慢していると膀胱炎などの尿路感染症を起こしやすくなります。
糖尿病の方は動脈硬化が進んでいることが多いです。
特に飲水料不足から脱水となり脳梗塞や心筋梗塞などを起こすことがあるため注意が必要です。

シックデイ
シックデイとは、発熱や腹痛、嘔吐、食欲不振などで食事ができない時のことです。
シックデイの時は、食事をとらなくても血糖値が上がりやすいです。
また避難生活では食事や運動不足、ストレス、外傷の影響などで高血糖となることがあります。


食事の状況に合わせて薬を調整する必要がありますが、自身での判断が難しい場合は血糖測定をし、医師や医療スタッフと相談して薬の量を決めましょう。
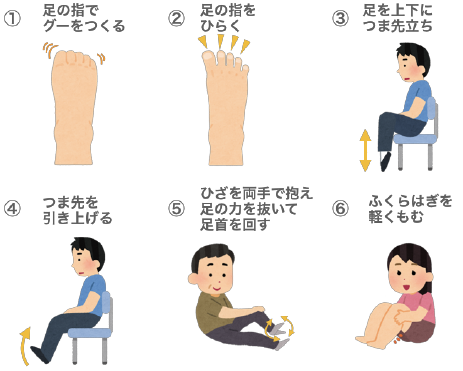
エコノミークラス症候群
飛行機で長時間移動した後に空港で歩き出した途端、呼吸困難やショック症状を発症し最悪の場合は死に至るケースがあることからこの名前が付けられました。
長時間座っていることにより足の血液の流れが悪くなり、血管の中に血の塊(血栓)ができ、その血栓が立ったり歩き出したりしたことがきっかけで血液中に流れ、肺の動脈を詰まらせてしまいます。
飛行機のエコノミークラスに乗っていなく
ても、長時間足を曲げていたり座っている
ことで起こる病気です。
- ・狭い場所で足が伸ばせないなどの窮屈な姿勢が続く
- ・トイレを我慢するために水分摂取を我慢してしまう
- ・栄養の偏った食事
- ・精神的な疲れ、ストレス
- ・運動不足

おわりに
災害は待ったなし。持病の有無にかかわらず、日頃から「こうなったらこうしよう」と備えておきたいものです。
コロナ禍でも、医療機関で必要な受診をしましょう
| 1. | 過度な受診控えは健康上のリスクを高めてしまう可能性があります。 |
|---|---|
| 2. | コロナ禍でも健診や持病の治療、お子さまの予防接種などの健康管理は重要です。 |
| 3. | 医療機関や健診会場では、換気や消毒でしっかりと感染予防対策をしています。 |
| 4. | 健康に不安がある時は、まずはかかりつけ医・かかりつけ歯科医に相談しましょう。 |

 市民公開講座
市民公開講座